Qué son las manchas en los dientes (y por qué importan)
Las “manchas” son cambios de color que hacen que el diente se vea más oscuro, amarillento, marrón, blanquecino o incluso gris. Algunas son superficiales y se van con una buena limpieza; otras están dentro del diente y requieren tratamientos específicos.
En consulta, solemos empezar por tres preguntas sencillas:
¿Desde cuándo lo notas?
¿Ha cambiado de color con el tiempo?
¿Mejora con limpiezas o pastas?
Con esas respuestas ya orientamos mucho el diagnóstico.
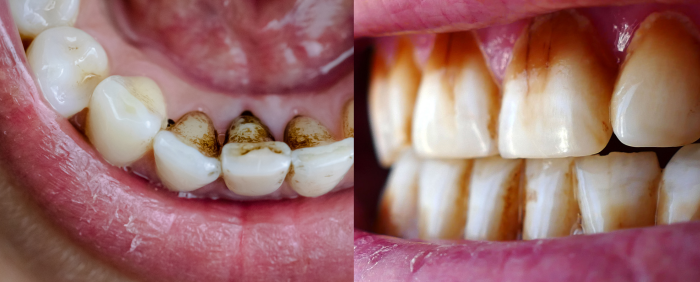
En nuestro día a día, observamos que el 60–70% de las manchas son extrínsecas (de fuera hacia dentro) por café, té, vino tinto y tabaco. La buena noticia: responden muy bien a una profilaxis con ultrasonidos + air-flow y a ajustes de higiene. Cuando una mancha no cede con la limpieza, valoramos causas intrínsecas (dentro del diente) como fluorosis, hipoplasias, traumas o tinciones por tetraciclinas, y planteamos blanqueamiento o microabrasión; si son muy marcadas, las carillas ofrecen el mejor resultado estético.
¿Por qué importa distinguir el tipo de mancha? Porque evita frustraciones (pastas “milagro” que no aportan) y acorta el camino a un resultado visible y duradero. Además, elegir mal el tratamiento puede sensibilizar el diente o erosionar el esmalte. Por eso somos tajantes con los remedios caseros abrasivos (bicarbonato, carbón activo): generan una “mejora” óptica corta y dejan el esmalte peor que antes.
Tipos de manchas: extrínsecas vs intrínsecas
Extrínsecas (superficiales)
Se depositan sobre el esmalte. Suelen ser marrones o amarillentas (café, té, vino, tabaco), o negruzcas en el margen gingival por ciertas bacterias. También pueden aparecer por clorhexidina usada más tiempo del recomendado. Se eliminan con profilaxis profesional (ultrasonidos para sarro, air-flow para tinciones) + pulido y recomendaciones de higiene.
Pista clínica: si al raspar suavemente con una cureta la tinción se “mueve” o se atenúa, es muy probable que sea extrínseca. Lo llamamos “test de raspado” y orienta en segundos.
Intrínsecas (internas)
Afectan al esmalte o a la dentina desde dentro. Aquí entran las manchas blancas por desmineralización (típicas tras brackets si la higiene flojea), fluorosis, hipoplasia, tinciones por tetraciclinas, o el oscurecimiento gris tras un traumatismo. Estas no desaparecen con limpieza. Requieren blanqueamiento (externo o interno), microabrasión o carillas según el caso.
Señales para diferenciarlas en casa (guía rápida)
- ¿Varias piezas con bordes y zonas irregulares? Suele ser extrínseca.
- ¿Una pieza aislada que se volvió gris tras un golpe? Intrínseca; conviene valorar vitalidad (si hay necrosis, realizamos endodoncia + blanqueamiento interno).
- ¿Manchas blancas alrededor de donde iban los brackets? Desmineralización; trabajamos flúor tópico, higiene guiada y, si hace falta, microabrasión o resinas infiltrativas.
Manchas por color: blancas, amarillas, marrones, negras y grises
Qué indica cada color y su tratamiento recomendado
| Color de la mancha | Suele indicar… | Respuesta típica al tratamiento |
|---|---|---|
| Blanca | Desmineralización (post-brackets), fluorosis leve, hipoplasia | Flúor + higiene guiada, a veces microabrasión o infiltración; si es extensiva y molesta estéticamente, carillas |
| Amarilla | Acúmulo de placa/tártaro, dieta cromógena, envejecimiento | Profilaxis + air-flow; si el tono general está bajo, blanqueamiento externo |
| Marrón | Café, té, tabaco, vino; también fisuras | Air-flow + pulido; fisuras: valorar sellado; mantenimiento cada 6–12 meses |
| Negra | Bacterias cromógenas, sulfuros férricos, restauraciones antiguas | Profilaxis; revisar empastes; si persiste, evaluar periodoncia |
| Gris | Traumatismo, necrosis pulpar, restauración oscura | Prueba de vitalidad; si hay necrosis → endodoncia + blanqueamiento interno; restauraciones: reemplazo |
Cuando una pieza se vuelve gris tras un golpe, no blanqueamos “a ciegas”. Primero confirmamos vitalidad; si la pulpa está necrosada, tratamos la causa (endodoncia) y solo después realizamos el blanqueamiento interno. Este orden evita recaídas y sensibilidad.
Causas más frecuentes y cómo evitarlas
Café, té y vino
Pigmentan por polifenoles que se “adhieren” al esmalte. Recomendación realista: no hace falta dejar el café, pero sí enjuagar con agua después, espaciar tomas y acudir a profilaxis periódicas. Tras un blanqueamiento, aplicamos la “regla de las 48–72 h” sin cromógenos intensos para estabilizar el color.
Tabaco
La nicotina y el alquitrán tiñen rápido y favorecen sarro. Los pacientes fumadores mejoran mucho con air-flow y un plan de mantenimiento más corto (cada 6 meses). Consejo honesto: si se va a invertir en blanqueamiento, conviene reducir o pausar el tabaco para mantener el resultado.
Clorhexidina y medicamentos
La clorhexidina es útil a corto plazo, pero mancha si se alarga. Limitamos su uso al periodo indicado y ofrecemos alternativas cuando el control de placa lo permite. Las tetraciclinas durante la formación dental pueden dejar bandas grises/marrones; en estos casos, carillas o blanqueamientos reforzados son la vía eficaz.
Brackets y mala higiene (manchas blancas)
Con ortodoncia fija, la técnica de cepillado y el flúor tópico marcan la diferencia. Lo repetimos mucho en clínica: “lo que brilla no se mancha”. Si ya hay manchas blancas, combinamos remineralización y microabrasión selectiva; la mayoría mejoran visiblemente sin tratamientos agresivos.
Traumatismos y cambios a gris
Golpes en incisivos pueden provocar necrosis pulpar con el tiempo. Síntomas: oscurecimiento progresivo, sensibilidad rara o ninguna. Protocolo: vitalidad, radiografía, endodoncia si procede y blanqueamiento interno controlado, pieza a pieza. El orden importa para que el resultado sea estable.
Cómo quitar las manchas en los dientes: opciones reales
Limpieza profesional con ultrasonidos + air-flow
Primera línea para la mayoría de manchas extrínsecas y para resetear el color base antes de blanquear. El air-flow proyecta un polvo muy fino que levanta tinciones sin rayar el esmalte. En HIT Dental solemos ver un cambio evidente en una sola sesión, y completamos con pulido para que el diente se manche menos.
Blanqueamiento en clínica y ambulatorio (cuándo sí, cuándo no)
Utilizamos peróxido en concentraciones ajustadas al caso. En clínica aceleramos con luz fría y complementamos en casa con férulas a medida cuando queremos subir 1–2 tonos extra de forma controlada. Cuándo no: caries sin tratar, encías inflamadas o hipersensibilidad activa; primero sanamos, después blanqueamos. Si hay consumo elevado de café o tabaco, pautamos mantenimiento (top-ups breves).
Microabrasión y pulido selectivo
Indicada para manchas blancas superficiales y algunos defectos del esmalte. Combina una mínima abrasión químico-mecánica con pulido de alto brillo. Bien indicada, no duele y mejora mucho la uniformidad del diente.
Blanqueamiento interno tras endodoncia
Indicadísimo en piezas grises. Colocamos una barrera interna y el agente blanqueador dentro del diente; suelen ser necesarias 2–3 visitas. Aquí es donde más se nota que “lo importante es el orden”: endodoncia primero si hace falta, y luego el blanqueo.
Carillas (cuando nada más funciona)
Si la tinción es muy profunda (tetraciclinas intensas, fluorosis severa) o hay defectos de forma, las carillas de porcelana o composite ofrecen el cambio más estable y predecible. Siempre explicamos pros y contras, y planificamos el color final después de una fase de higiene/blanqueo cuando aporta.
Errores comunes que empeoran las manchas (y cómo evitarlos)
- Pastas “blanqueadoras” a diario: muchas elevan el RDA (abrasividad). Resultado: más sensibilidad y un esmalte que se mancha antes. Preferimos pastas de baja abrasividad y indicaciones personalizadas.
- Bicarbonato o carbón activo casero: pulen hoy, erosionan mañana.
- Kits no supervisados: encías quemadas, sensibilidad y resultados irregulares. Mejor hacerlo con férulas a medida y control profesional.
- Saltarse la profilaxis anual: el sarro retiene pigmentos; con limpiezas regulares, a muchos pacientes ni les hace falta blanquear.
- Blanquear una pieza gris sin diagnóstico: si hay necrosis, volverá a oscurecer. Primero resolvemos la causa.
En HIT Dental trabajamos con diagnóstico en 24–48 h, presupuesto cerrado y revisión gratuita a los 3–6 meses tras blanqueamiento para estabilizar resultados. Es el protocolo que mejores resultados y satisfacción proporciona.